Inhaltsverzeichnis
Bakterielle Fehlbesiedlung: Darm mit unerwünschten Bewohnern. Vielleicht weißt du, dass im Dickdarm eine große Anzahl an Bakterien lebt und eine vielfältige Mikrobiota als positiv angesehen wird. Wusstest du aber auch, dass das im Dünndarm anders ist? Dort führen viele oder die falschen Mikroorganismen zu gesundheitlichen Problemen. Dieses Krankheitsbild bezeichnet man als bakterielle Fehlbesiedlung des Dünndarms (engl.: Small Intestinal Bacterial Overgrowth = SIBO).
Wusstest du schon…
…dass bei einer bakteriellen Fehlbesiedlung die Bakterien im Dünndarm die vom Menschen aufgenommenen Nährstoffe für sich nutzen, was zu einem Nährstoffmangel führen kann (Nanne-Ottens & Gewecke, 2017a)?
Bakterielle Besiedlung des Dünndarms

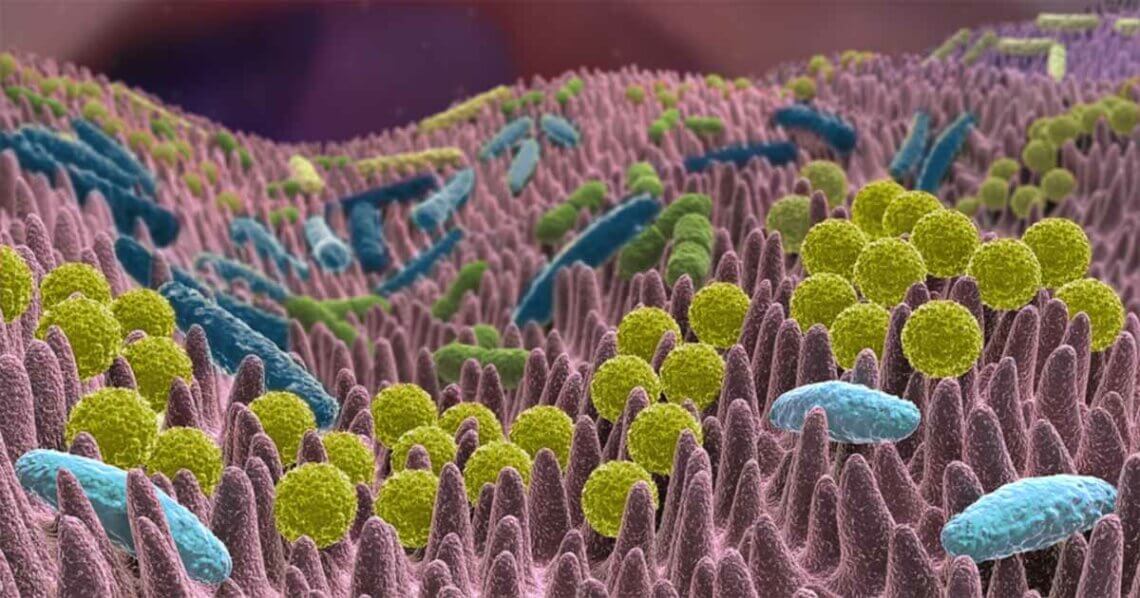
Im Gegensatz zur Mikrobiota im Dickdarm, die immer mehr erforscht wird und über deren Zusammensetzung vieles bekannt ist, weiß man bisher nur wenig über die Bakterien im Dünndarm. Denn auch dort befinden sich Bakterien (siehe Abbildung 1) – und das ist gut so: Sie sind wichtig für eine gesunde Darmflora. Indem sie sich von den dort vorhandenen Nährstoffen ernähren und diese zu Acetat, Propionat und Butyrat sowie zu den Darmgasen Wasserstoff (H2), Kohlendioxid (CO2) und Methan (CH4) fermentieren, wird das Darmmilieu aufrechterhalten.
Doch eine übermäßige Dünndarmbesiedlung mit Bakterien ist schädlich. Bei gesunden Menschen verhindern der kontinuierliche Weitertransport des Speisebreis, die Magensäuresekretion, sowie Enzymsekrete aus der Bauchspeicheldrüse und die bakteriostatisch wirkenden Gallensekrete eine zu starke Bakterienkolonisation. Auch eine intakte Mukosa (die Schleimhaut, die den Darm auskleidet) schützt vor einer zu großen Ansammlung von Bakterien (Nannen-Ottens und Gewecke, 2017a). Kommt es zu Störungen in einem dieser Mechanismen, ist der Schutz nicht mehr ausreichend. Das kann zu Schmerzen und Verdauungsbeschwerden bis hin zu Mangelernährung führen.
Bakterielle Fehlbesiedlung: Darm in Aufruhr
Du siehst: Bakterien, die nicht in den Dünndarm gehören, können zu gesundheitlichen Problemen führen. Bei dieser bakteriellen Fehlbesiedlung des Dünndarms, auch bekannt unter der englischen Abkürzung SIBO, ist die Menge und/oder die Zusammensetzung der Dünndarmbakterien verändert, häufig einhergehend mit einer erhöhten Zahl der Bakterien des Stammes Enterobacteriaceae (Nannen-Ottens und Gewecke, 2017a). In der Regel ist die Fehlbesiedlung quantitativ definiert, also über die Anzahl der Bakterien. Allerdings ist nicht einheitlich festgelegt, ab wann man von einer bakteriellen Fehlbesiedlung spricht, welche Bakterienmenge also nicht mehr „normal“ ist. Meistens wird die Fehlbesiedlung ab 105 KbE (Kolonienbildende Einheiten)/mL in einer aus dem Leerdarm (ein Teil des Dünndarms) entnommenen Probe definiert (Ford et al., 2013). Teilweise werden jedoch auch andere Zahlen und Lokalisationen zur Definition herangezogen.
Risikofaktoren für eine bakterielle Fehlbesiedlung
Wie kommt es also zu solch einer Fehlbesiedlung? Beispielsweise kann eine gestörte oder fehlende Funktion der Ileozäkalklappe, die den funktionellen Verschluss zwischen Dünn- und Dickdarm darstellt, dazu führen, dass kontinuierlich Keime aus dem Dick- in den Dünndarm gelangen können. Außerdem kann eine Stauung des Speisebreis, z. B. durch Motilitätsstörungen bedingt, verhindern, dass die Bakterien ausreichend abtransportiert werden, so dass sie sich im Dünndarm ansiedeln. Bei Vorliegen einer verminderten Magensäuresekretion werden die Bakterien unzureichend abgetötet und ihre Zahl erhöht sich (Nannen-Ottens und Gewecke, 2017a). Das passiert normalerweise jedoch nicht ohne Grund, meistens liegen dem andere Erkrankungen oder Störungen ursächlich zugrunde.
Risikofaktoren für eine bakterielle Fehlbesiedlung sind nach Nannen-Ottens und Gewecke, 2017a u. a.:
- Operationen, oder Medikamente wie Protonenpumpenhemmer (Säureblocker), die zu geminderter Magensäuresekretion führen
- gestörte Mukosa
- Immunschwäche
- Übergewicht
- Diabetes mellitus
- anatomische Abweichungen (z. B. Dünndarmdivertikulose)
- chronische Pankreatitis
- Leberzirrhose
- chronisch-entzündliche Darmerkrankungen
- Reizdarmsyndrom (3- bis 5-fache Wahrscheinlichkeit für positiven Test auf SIBO bei Reizdarm-Patienten in Studie (Ford et al., 2009)
Allerdings ist nicht immer klar, ob die bakterielle Fehlbesiedlung Grund oder Folge der Erkrankungen ist. Insbesondere bei Patienten mit Reizdarmsyndrom wird dies diskutiert (Ford et al., 2009). Das erschwert auch die Behandlung. Das Krankheitsbild der bakteriellen Fehlbesiedlung ist also sehr komplex und bedarf einer individuellen Therapie.
Symptome der bakteriellen Fehlbesiedlung
Die Symptome können sehr vielfältig sein. Interessant daran ist, dass sie sich je nach Bakterienspezies unterscheiden können. So sorgen Bakterien die Kohlenhydrate umwandeln aufgrund der dabei entstehenden Gase beispielsweise für Beschwerden wie Blähungen und abdominelle Schmerzen. Sogenannte „coliforme“ Bakterien produzieren Toxine, die die Mukosa schädigen, was eine gestörte Nährstoffabsorption bewirkt und z. B. einen Eisenmangel begünstigen kann (Nannen-Ottens und Gewecke, 2017a).
Besonders häufige Symptome sind Diarrhö, Bauchschmerzen, Blähungen und auch Krämpfe (Grace et al., 2013). Die Mangelversorgung mit Makronährstoffen äußert sich nach einiger Zeit in Gewichtsverlust und Schwäche.
Mögliche Folgen einer bakteriellen Fehlbesiedlung
Die übermäßige Ansiedlung der Bakterien im Dünndarm sorgt nicht nur akut für Schmerzen, sondern kann auch langfristige und über den Darm hinausgehende Folgen haben. Dazu gehören nach Nannen-Ottens und Gewecke, 2017a u. a.:
- gestörtes Darmepithel → Verlust von Bürstensaumenzymen, z. B. Laktase → z. B. Laktoseintoleranz
- Entzündungsreaktionen
- Leberschäden
- Metabolisierung von B-Vitaminen durch Bakterien → Mangel → Anämien, neurologische Veränderungen
- Verletzung der Mukosa durch bakterielle Toxine, kurzkettige Fettsäuren & unkonjugierte Gallensäuren →
verhinderte Eisenabsorption → Eisenmangel - Synthese von Vitamin K, Folat, D-Lactat, Alkohol, Acetaldehyd → Überversorgung → Komplikationen, z. B. bei Einnahme von Gerinnungshemmern
- gestörter Gallensäurestoffwechsel → gestörte Fettresorption → Mangelaufnahme der fettlöslichen Vitamine A, D, E, K
Diagnose der bakteriellen Fehlbesiedlung
Da die Symptome sehr unspezifisch sind, ist auf diesem Weg allein keine Diagnose möglich. Die unklare Definition der Dünndarmfehlbesiedlung erschwert die einheitliche Diagnose zusätzlich. Hinzu kommt, dass die bekannten Testverfahren keine eindeutigen, zuverlässigen Ergebnisse liefern. Dies hängt auch damit zusammen, dass der bakteriellen Fehlbesiedlung viele unterschiedliche Erkrankungen ursächlich zugrunde liegen können. Außerdem unterscheiden sich die vorhandenen Bakterienarten in ihren Eigenschaften und Lokalisationen und je nach Ort der Probeentnahme liegen sie in unterschiedlicher Dichte vor. Daher gibt es bisher keinen „Goldstandard“ (ein Verfahren, das als das Beste gilt und an dem andere Verfahren gemessen werden) in der Diagnostik der bakteriellen Fehlbesiedlung. Eine Diagnose kann durch direkte oder indirekte Überprüfung auf übermäßige Bakterien im Dünndarm erfolgen. Die gängigsten Verfahren mit ihren Vor- und Nachteilen kannst du unten stehender Tabelle 1 entnehmen.
Tabelle 1: Diagnosemöglichkeiten der bakteriellen Fehlbesiedlung (nach Quigley, 2019)
| direkte Diagnose über Probenentnahme | indirekte Diagnose über Atemgastest | indirekte Diagnose über Symptome |
| Entnahme aus Leerdarm
Kultivierung im Labor Zählen der Bakterienkolonien |
orale Aufnahme der Testsubstanz (i. d. R. Glucose)
bakterielle Verstoffwechslung: Fermentation im Dünndarm durch Bakterien Atemgasmessung (mit H2 oder teilweise CH4) falsch-positiv-Rate ca. 15 % meistens verwendet, auch für Verlaufskontrolle bzw. Therapieeffektivität |
Antibiotikatherapie, anschließend Beobachtung der Symptome
bei Besserung: SIBO-Diagnose |
| invasiv (-)
zeitaufwendig (-) teuer (-) keine klar definierte Vorgehensweise (-) Gefahr der Kontamination (-) evtl. nicht alle Bakterien erfassbar (-) |
bei Gastroparese, Lungenerkrankungen, Rauchern, Sportlern, H2-Non-Producern falsche Werte möglich (-)
kein einheitlich festgelegter H2-Schwellenwert für positiven Test (-) allgemeine Testparameter sind nicht standardisiert (-) Beeinflussbarkeit der Ergebnisse, z. B. durch Ballaststoffzufuhr (-) |
kein standardisiertes Vorgehen (-)
Gefahr der Resistenzbildung (-) Nebenwirkungen möglich (-) |
| direkte Zählung (+) | relativ zuverlässige Ergebnisse (+)
nicht-invasiv, unkompliziert (+) günstig (+) |
nicht-invasiv (+)
relativ unkompliziert (+) |
An weiteren Testverfahren wird geforscht, sie haben aber bislang keine praktische Bedeutung (Grace et al., 2013).
Prävalenz der bakteriellen Fehlbesiedlung
Aufgrund der nicht eindeutigen Diagnostik ist es schwer, die Häufigkeit der bakteriellen Fehlbesiedlung zu benennen. Studien ermitteln einen Anteil von 0–20 % in der Bevölkerung. Es wird jedoch davon ausgegangen, dass mehr Personen betroffen sind, die aber nicht diagnostiziert wurden, z. B. aufgrund von Falschdiagnose, mangelndem Wissen der Ärzte oder fehlenden (eindeutigen) Symptomen. Hinzu kommt, dass nicht jede betroffene Person einen Arzt aufsucht (Grace et al., 2013).
Behandlung der bakteriellen Fehlbesiedlung
Die entstehenden Komplikationen können also sehr weitreichend sein. Daher ist eine gezielte Behandlung – bestenfalls vor Eintreten dieser Folgen – wünschenswert, was allerdings leider nicht so einfach ist. Die Rezidivrate (also der Anteil der Patienten, die nach zunächst erfolgreicher Behandlung erneut betroffen sind) ist hoch. Dir ist bestimmt aufgefallen, dass das Krankheitsbild ziemlich komplex ist und die Fehlbesiedlung viele Gründe haben kann. Infolgedessen ist keine pauschale Behandlungsempfehlung möglich. Es muss immer der individuelle Krankheitsverlauf betrachtet werden und je nach zugrundeliegender Erkrankung, Bakterienarten und Versorgungszustand des Patienten unterscheidet sich das weitere Vorgehen. Grob gesagt fußt die Behandlung auf drei Säulen:
1. Ursachenbehandlung
Diese kann bei anatomischen Veränderungen oder Entzündungen chirurgisch geschehen, bei ungünstiger Medikamentengabe (z. B. Protonenpumpen-Inhibitoren, also Magensäureblockern) durch einen Wechsel des Medikaments oder durch Medikamente, die die Darmbewegung stimulieren.
2. Behandeln der Fehlbesiedlung an sich
Der wohl schwierigste und bisher nicht gelöste Teil der Behandlung. In der Standardtherapie wird die Fehlbesiedlung mit Antibiotika behandelt. Dies führt in der Regel auch zu einer Besserung der Symptome. Insbesondere, wenn die Ursache nicht behandelt wurde, kommt es aber nach einigen Monaten zu einer Wiederkehr der Bakterien. Auch die häufig auftretenden Nebenwirkungen sind ein Problem.
Eine Einnahme von Pro- und Präbiotika konnte teilweise positive Effekte auf die Zusammensetzung der Darmflora bewirken, allerdings gibt es bisher keine eindeutigen Belege für ihre Wirksamkeit. Auch die Einnahme antimikrobieller Pflanzen, z. B. über Präparate mit Oreganoöl oder Thymianöl, konnte als schonende und kostengünstige Alternative Therapieerfolge bewirken (Chedid et al., 2014).
3. Beheben des Mangelzustandes
Je nach Zustand des Patienten kann es notwendig sein, gezielt über Supplementierung (möglicherweise) bestehende Defizite an Mikronährstoffen auszugleichen. Bei Problemen mit dem Gewichtserhalt können MCT-Fette oder Verdauungsenzyme helfen. Auch eine Ernährungsumstellung auf verträgliche Lebensmittel kann die Symptome mindern.
Unser Fazit
Die bakterielle Fehlbesiedlung ist ein Krankheitsbild, zu dem noch viel Forschungsbedarf besteht. Sowohl eine einheitliche Definition als auch eine eindeutige Diagnosemethode fehlen bisher. Betroffene haben daher oft einen langen Leidensweg hinter sich bis zur Diagnose. Der Mangel an aussagekräftigen Studien sowie die Komplexität des Themas erschweren es, eine Therapiemöglichkeit zu finden. Dennoch bieten verschiedene therapeutische Ansätze Möglichkeiten zur Linderung der Beschwerden. Auch aufgrund des wachsenden Bewusstseins für die Darmgesundheit in der Bevölkerung, wird die Dünndarmfehlbesiedlung immer mehr erforscht. Es gibt also Grund zur Hoffnung, dass zukünftig Licht ins Dunkel gebracht wird, wie mit dieser Erkrankung umgegangen werden kann.
Pflanzliche Proteinquellen








Schreibe einen Kommentar