Inhaltsverzeichnis
Manchmal beginnt es mit einem vertrauten Ziehen im Unterbauch – und dann eskaliert es. Die Krämpfe kommen in Wellen, strahlen in den Rücken aus, und plötzlich ist nichts mehr wirklich möglich: kein Arbeiten, kein Schlafen, kein normaler Tag. Wenn sich deine starken Regelschmerzen wie Wehen anfühlen, ist das keine Einbildung und kein Zeichen mangelnder Belastbarkeit.
Die Medizin hat einen Begriff dafür: Dysmenorrhö. Bis zu 90 % aller menstruierenden Frauen erleben Regelschmerzen in irgendeiner Form – für einen erheblichen Anteil so ausgeprägt, dass Schule, Arbeit und Alltag spürbar beeinträchtigt werden (Coco, 1999 | PMID: 10465224). Das ist häufig, aber nicht einfach hinzunehmen. Es gibt Ursachen – und wirksame Strategien.
- Dysmenorrhö bezeichnet schmerzhafte Menstruationskrämpfe, die in ihrer intensiven Form wehenartig verlaufen – bis zu 90 % aller Frauen sind betroffen (Coco, 1999 | PMID: 10465224)
- Die Hauptursache: überschießende Prostaglandinproduktion in der Gebärmutterschleimhaut löst unkontrollierte Muskelkontraktionen aus (Dawood, 2006 | PMID: 16880317)
- Man unterscheidet eine primäre Form (ohne organische Ursache) und eine sekundäre Form (z. B. bei Endometriose oder Adenomyose)
- Ibuprofen und Naproxen wirken gezielt, weil sie die Prostaglandinsynthese hemmen – der Zeitpunkt der Einnahme ist entscheidend
- Eine entzündungsarme, omega-3-reiche Ernährung kann die Prostaglandinzusammensetzung langfristig günstig beeinflussen
Warum fühlen sich Regelschmerzen wie Wehen an?
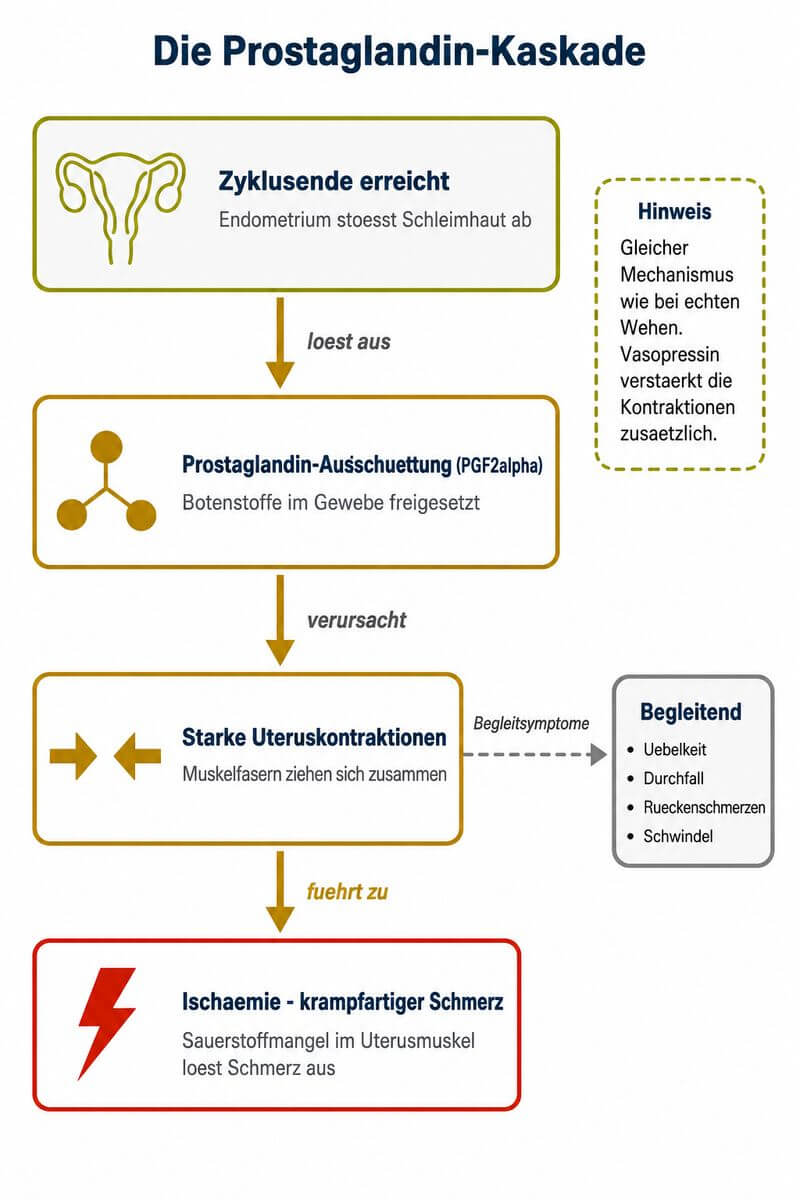
Der wehenartige Charakter starker Regelschmerzen ist kein Zufall – er hat denselben biologischen Ursprung wie Geburtswehen. Verantwortlich sind Prostaglandine, insbesondere Prostaglandin F2α (PGF2α), körpereigene Botenstoffe, die am Ende jedes Zyklus vermehrt in der Gebärmutterschleimhaut produziert werden.
Forschende um Guimarães beschreiben den Mechanismus präzise: Bei Frauen mit primärer Dysmenorrhö produziert die Gebärmutterschleimhaut übermäßig viele Prostaglandine. Diese veranlassen die Gebärmuttermuskulatur zu starken, oft unkoordinierten Kontraktionen – einer sogenannten Hyperkontraktion –, die die Durchblutung vorübergehend unterbrechen. Der daraus folgende Sauerstoffmangel (Ischämie) im Muskelgewebe erzeugt den eigentlichen Schmerz (Guimarães et al., 2020).
Dieses Muster ähnelt dem Wehenmechanismus bei der Geburt: Auch dort sorgen Prostaglandine für Uteruskontraktionen. Der Unterschied liegt in Koordination und Ziel – Geburtswehen sind gerichtet und progredient. Bei Dysmenorrhö sind die Kontraktionen ungesteuert und wellenartig, was den Schmerz so unberechenbar und intensiv wirken lässt (Akerlund, 1990 | PMID: 2094135).
Dawood stellte fest, dass Dysmenorrhö bei mehr als 50 % der menstruierenden Frauen auftritt und erhebliche individuelle wie gesellschaftliche Konsequenzen hat – von Fehlzeiten bis zum eingeschränkten Wohlbefinden (Dawood, 1985 | PMID: 3158737). Dieser Befund unterstreicht, warum das Thema mehr Aufmerksamkeit verdient, als es häufig bekommt.
Primäre oder sekundäre Dysmenorrhö – was ist der Unterschied?
Die Unterscheidung zwischen beiden Formen ist für die richtige Einordnung und Behandlung wichtig – und sie ist nicht immer offensichtlich.
Primäre Dysmenorrhö ist die häufigere Form. Sie tritt in ovulatorischen Zyklen auf, beginnt kurz vor oder mit der Blutung und ist in den ersten zwei Tagen am stärksten. Kein zugrundeliegendes Organleiden ist nachweisbar – der Schmerz entsteht allein durch die erhöhte Prostaglandinaktivität (Ludwig, 1996 | PMID: 8767549). Begleitsymptome wie Übelkeit, Durchfall, Kopfschmerzen und Schwindel kommen häufig hinzu und können die Gesamtbelastung erheblich steigern (Bernardi et al., 2017).
Sekundäre Dysmenorrhö ist ein Symptom einer zugrundeliegenden gynäkologischen Erkrankung. Die häufigsten Ursachen sind Endometriose (Gebärmutterschleimhaut außerhalb der Gebärmutter) und Adenomyose (Einwachsen von Schleimhautgewebe in die Gebärmuttermuskulatur). Hier nehmen die Schmerzen typischerweise mit der Zeit zu statt gleichzubleiben (Dawood, 1990 | PMID: 2178834).
Folgende Zeichen können auf eine sekundäre Form hindeuten:
| Warnsignal | Relevanz |
|---|---|
| Schmerzen auch außerhalb der Menstruation | Möglicher Hinweis auf Endometriose |
| Beschwerden werden von Zyklus zu Zyklus stärker | Typisch für sekundäre Formen |
| Schmerzen beim Geschlechtsverkehr | Gynäkologische Abklärung empfohlen |
| Ungewöhnlich starke oder unregelmäßige Blutungen | Bedarf ärztlicher Diagnose |
| Schmerzmittel zeigen kaum Wirkung | Hinweis auf organische Ursache |
Wenn du mehrere dieser Zeichen erkennst: Das ist kein Grund zur Panik, aber ein klares Signal, ärztlichen Rat zu suchen. Frühere Abklärung – besonders bei Endometriose – macht einen relevanten Unterschied für den weiteren Verlauf, und du machst nichts falsch, wenn du früh nachfragst.
Was hilft sofort bei starken Regelschmerzen?
Bei weheartig starken Krämpfen gibt es Maßnahmen, die gezielt am Schmerzprozess ansetzen – sowohl medikamentöse als auch nicht-medikamentöse.
Medikamentöse Soforthilfe
Ibuprofen und Naproxen (nichtsteroidale Antirheumatika, kurz NSAIDs) sind die erste Wahl, weil sie genau dort wirken, wo der Schmerz entsteht: Sie hemmen das Enzym Cyclooxygenase und damit die Prostaglandinsynthese. Das senkt die Kontraktionsintensität direkt. Der entscheidende Hinweis: Die Einnahme idealerweise einen Tag vor der erwarteten Blutung beginnen, bevor die Prostaglandinproduktion ihren Höhepunkt erreicht (Akerlund, 1990 | PMID: 2094135).
Langfristig können hormonelle Kontrazeptiva – Pille, Hormonspirale oder Ring – helfen, indem sie den Eisprung unterdrücken und die Gebärmutterschleimhaut dünner halten. Das reduziert die Menge der freigesetzten Prostaglandine (Dawood, 2006 | PMID: 16880317). Diese Option sollte individuell mit einer Fachärztin oder einem Facharzt besprochen werden.
Nicht-medikamentöse Maßnahmen
- Wärme: Eine Wärmflasche auf dem Unterbauch oder ein warmes Bad entspannen die Muskulatur und fördern die Durchblutung – oft innerhalb von Minuten spürbar
- Bewegung: Regelmäßige moderate körperliche Aktivität auch zwischen den Perioden kann die Schmerzschwelle langfristig senken
- Entspannungsübungen: Atemtechniken, Yoga oder progressive Muskelentspannung setzen bei der Stresskomponente an, die Schmerzen verstärken kann
- Akupressur: Bestimmte Druckpunkte – etwa Punkt SP6 an der Innenseite des Unterschenkels – werden von manchen Betroffenen als hilfreich beschrieben; die wissenschaftliche Evidenz ist begrenzt, das Risiko minimal
Wie kann Ernährung bei Regelschmerzen unterstützen?
Prostaglandine entstehen aus Fettsäuren – und genau hier setzt ein ernährungsbasierter Ansatz an. Pro-inflammatorische Prostaglandine werden bevorzugt aus Arachidonsäure gebildet, einer Omega-6-Fettsäure, die hauptsächlich in tierischen Produkten vorkommt. Omega-3-Fettsäuren dagegen begünstigen die Bildung weniger stark entzündungsförderlicher Prostaglandinvarianten. Hinweise aus der Forschung deuten darauf hin, dass dieses Ungleichgewicht im Fettsäurestoffwechsel die Intensität von Dysmenorrhöschmerzen beeinflussen kann (Dawood, 2006 | PMID: 16880317).
Konkret kann eine angepasste Ernährung folgende Elemente enthalten:
- Omega-3-reiche Lebensmittel: Leinsamen, Chiasamen, Walnüsse, Hanfsamen und Algenöl (als direkte DHA/EPA-Quelle besonders für pflanzlich Lebende geeignet)
- Magnesiumreiche Lebensmittel: Hülsenfrüchte, grünes Blattgemüse, Kürbiskerne und Vollkornprodukte – Magnesium spielt eine Rolle bei der Muskelentspannung
- Vitamin D: Ein Vitamin-D-Mangel gilt in Mitteleuropa Stand 2026 als weit verbreitet (RKI, 2026) – und Vitamin D beeinflusst entzündliche Stoffwechselprozesse im Körper
- Weniger stark verarbeitete Lebensmittel: Transfette und industriell verarbeitete Produkte begünstigen pro-entzündliche Stoffwechselwege
Eine gut geplante, vollwertige vegane Ernährung kann hier Vorteile bieten, da sie natürlicherweise wenig Arachidonsäure enthält und gleichzeitig reich an pflanzlichen Omega-3-Quellen sowie sekundären Pflanzenstoffen sein kann. Bei hochdosierten Nahrungsergänzungsmitteln – etwa Omega-3-Präparaten oder Vitamin D in hohen Dosen – ist ärztliche Begleitung sinnvoll.
Wichtig: Ernährung kann unterstützen, ersetzt aber keine medizinische Diagnose oder Behandlung. Bei anhaltend starken Beschwerden bleibt ärztliche Abklärung der erste Schritt.
Das Thema Zyklusernährung und frauenspezifische Nährstoffversorgung ist ein zentraler Bestandteil des Online-Kurses Frauengesundheit und Ernährung bei ecodemy – dort werden ernährungsbasierte Strategien für verschiedene Zyklusphasen evidenzbasiert aufbereitet.
Wann ist ärztliche Abklärung sinnvoll?
Starke Regelschmerzen sind real, häufig – und behandelbar. Du brauchst keinen bestimmten Leidensdruck zu erreichen, um einen Arzttermin zu rechtfertigen.
Ärztliche Abklärung ist besonders sinnvoll, wenn:
- die Schmerzen Alltag, Arbeit oder Sozialleben regelmäßig einschränken
- du außerhalb der Periode Schmerzen im Unterbauch erlebst
- die Beschwerden von Zyklus zu Zyklus stärker werden
- du Schmerzen beim Geschlechtsverkehr hast
- Schmerzmittel keine ausreichende Wirkung zeigen
- Blutungen ungewöhnlich stark oder unregelmäßig sind
Eine Fachärztin oder ein Facharzt für Gynäkologie kann durch Anamnese und Ultraschall eine erste Einschätzung geben. Gerade Endometriose wird im Durchschnitt erst Jahre nach Beginn der Beschwerden diagnostiziert – frühere Abklärung schützt vor einem langen Weg ohne Antworten (Ludwig, 1996 | PMID: 8767549). Wenn du bisher gezögert hast, weil du dachtest, dein Schmerz sei nicht schwerwiegend genug: Er zählt – und Hilfe zu suchen ist der richtige nächste Schritt.
Häufige Fragen zu starken Regelschmerzen wie Wehen
Sind Regelschmerzen wie Wehen normal?
Leichte Krämpfe zu Beginn der Periode sind physiologisch erklärbar und weit verbreitet. Wehenartig starke Schmerzen, die den Alltag einschränken, sind dagegen nicht einfach hinzunehmen – sie haben eine Ursache und lassen sich behandeln. Häufig: ja. Unvermeidlich: nein (Coco, 1999 | PMID: 10465224).
Bedeuten starke Regelschmerzen automatisch Endometriose?
Nein. Die häufigste Ursache ist die primäre Dysmenorrhö ohne organische Grunderkrankung. Endometriose ist eine mögliche Ursache der sekundären Form – betrifft aber nicht die Mehrheit der Betroffenen. Wenn Schmerzen außerhalb der Periode auftreten oder stetig stärker werden, ist ärztliche Untersuchung empfehlenswert (Bernardi et al., 2017).
Was hilft am schnellsten bei starken Regelschmerzen?
Ibuprofen oder Naproxen – am wirksamsten, wenn die Einnahme einen Tag vor Einsetzen der Blutung beginnt, bevor die Prostaglandinproduktion ihren Höhepunkt erreicht. Ergänzend: Wärme auf dem Unterbauch zur Förderung der Durchblutung. Beide Maßnahmen lassen sich gut kombinieren (Akerlund, 1990 | PMID: 2094135).
Kann Ernährung starke Regelschmerzen beeinflussen?
Ernährung kann als ergänzende Strategie wirksam sein. Eine omega-3-reiche, entzündungsarme Kost kann die Zusammensetzung der Prostaglandine langfristig günstig verschieben. Das ist kein Ersatz für medizinische Behandlung – aber ein sinnvoller unterstützender Ansatz, der sich gut in den Alltag integrieren lässt (Dawood, 2006 | PMID: 16880317).
Ab wann sollte ich wegen Regelschmerzen zur Ärztin?
Wenn die Schmerzen regelmäßig deinen Alltag beeinträchtigen – unabhängig davon, wie „objektiv“ stark sie erscheinen. Besonders wichtig: bei Schmerzen außerhalb der Periode, bei zunehmendem Schweregrad von Zyklus zu Zyklus oder wenn Schmerzmittel keine ausreichende Wirkung mehr zeigen.
Werden starke Regelschmerzen irgendwann von allein besser?
Viele Frauen berichten, dass sich primäre Dysmenorrhö im Laufe der zwanziger Jahre oder nach einer Schwangerschaft bessert – das ist individuell sehr verschieden. Kein Grund aber, Beschwerden bis dahin unbehandelt zu lassen (Dawood, 1990 | PMID: 2178834).
Fazit
Starke Regelschmerzen, die sich anfühlen wie Wehen, sind kein persönliches Versagen und kein Zeichen von Überempfindlichkeit. Sie sind eine biologisch erklärbare Reaktion auf erhöhte Prostaglandinaktivität – und sie lassen sich gezielt angehen. Wer den Mechanismus versteht, kann bewusster handeln: mit dem richtigen Zeitpunkt für NSAIDs, mit Wärme und Bewegung im Alltag, mit einer entzündungsarmen Ernährung als langfristige Begleitung – und wenn nötig mit ärztlicher Unterstützung, die du dir verdient hast.
Wenn dich Zyklusgesundheit, hormonelle Balance und Ernährungsstrategien für Frauen in der Tiefe interessieren – ob für dein eigenes Wohlbefinden oder weil du andere fundiert begleiten möchtest: Im Online-Kurs Frauengesundheit und Ernährung lernst du, wie du Nährstoffversorgung und Ernährungsweise gezielt auf frauenspezifische Gesundheitsthemen abstimmst.







Schreibe einen Kommentar